Оглавление:
Оздоровительный и профилактический эффект массовой спортивной культуры неразрывно связан с повышением физической активности, интенсификацией функций опорно-двигательного аппарата и активизацией обмена веществ. Учение Р. Могендовича о моторно-висцеральных рефлексах показало взаимосвязь деятельности двигательного аппарата, скелетных мышц и вегетативных органов. В результате недостаточной двигательной активности в организме человека нарушаются нейрорефлекторные связи, созданные природой и закрепленные в процессе тяжелой физической работы, что приводит к дисрегуляции сердечно-сосудистой и других систем, нарушению обмена веществ и дегенеративным заболеваниям (атеросклероз и другие).
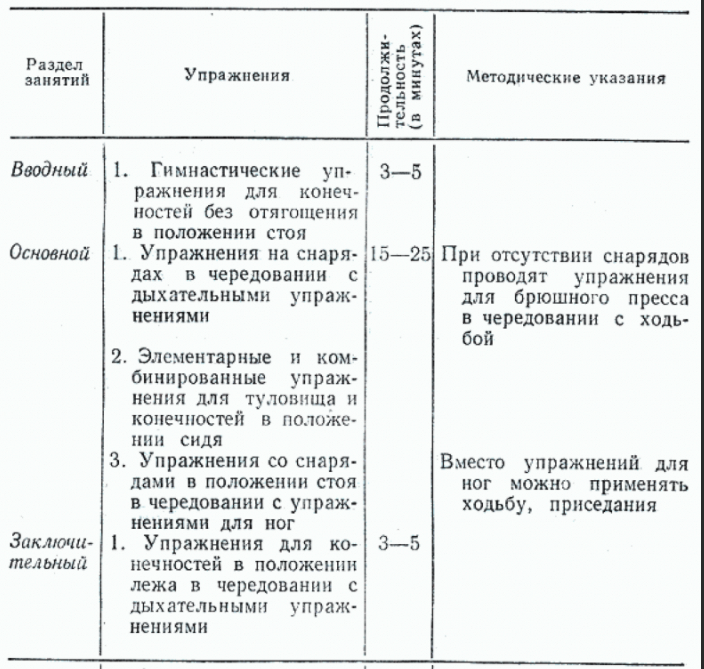
Определенная «доза» двигательной активности необходима для нормального функционирования человеческого организма и поддержания здоровья. В связи с этим возникает вопрос о так называемой привычной двигательной активности, то есть активности, выполняемой в процессе ежедневной профессиональной деятельности и повседневной жизни. В экономически развитых странах за последние 100 лет удельный вес мышечной работы как источника энергии для человека снизился почти в 200 раз, что приводит к снижению энергозатрат на мышечную деятельность. В связи с этим, чтобы компенсировать недостаток поступления энергии при трудовой деятельности, современный человек должен выполнять физические упражнения с поступлением энергии не менее 350-500 ккал в день (или 2000-3000 ккал в неделю).
По данным Беккера, только 20% населения экономически развитых стран в настоящее время занимаются физической активностью, достаточной для обеспечения минимальных энергозатрат; у остальных 80% ежедневные энергозатраты намного ниже уровня, необходимого для поддержания стабильного здоровья. Резкое снижение двигательной активности в последние десятилетия привело к снижению функциональных возможностей людей среднего возраста.
Механизм защитного эффекта интенсивных тренировок заложен в генетическом коде человеческого организма. Скелетные мышцы, которые в среднем составляют 40% веса тела (у мужчин), генетически запрограммированы природой на тяжелую физическую работу. «Двигательная активность является одним из основных факторов, определяющих уровень обменных процессов организма и состояние его костной, мышечной и сердечно-сосудистой систем», — писал академик В.В.Парин (1969).
Мышцы человека являются мощным генератором энергии. Различают общие и специфические эффекты физических упражнений и их косвенное влияние на факторы риска. Наиболее общим эффектом физических упражнений является расход энергии, который прямо пропорционален продолжительности и интенсивности мышечной деятельности и позволяет компенсировать дефицит расхода энергии. Особый эффект оздоровительных упражнений заключается в повышении функциональных возможностей сердечно-сосудистой системы.
Отсутствие физических упражнений и недостаток кальция в рационе ухудшают состояние опорно-двигательного аппарата. К наиболее распространенным заболеваниям относятся артрит, остеоартрит, остеопороз, деформация осанки и сколиоз.
Что такое заболевания опорно-двигательного аппарата? Опорно-двигательный аппарат состоит из костей, связок, хрящей и сухожилий. Она придает телу структурную прочность, вертикальность и защищает внутренние органы от повреждений. Опорно-двигательный аппарат — это кладовая минералов. Существуют длинные кости (в руках и ногах), короткие кости (коленная чашечка, лодыжка, запястье) и плоские кости (череп, ребра, грудная клетка, лопатки). Сила опорно-двигательного аппарата снижается из-за плохого питания, большого потребления сахара и отсутствия надлежащих физических упражнений. Гормональный дисбаланс также является одним из факторов, способствующих этому. Употребление кофе или напитков с высоким содержанием фосфорной кислоты приводит к потере кальция и развитию остеопороза, при котором увеличивается скорость резорбции (разрушения) минералов костной ткани. На рентгеновских снимках такие кости имеют множество пор, и в жизни они доставляют человеку массу неприятностей — ноющие боли, частые переломы и т.д. Костная ткань — это живая часть организма, которая постоянно участвует в обмене веществ и получает минералы (бор, кремний, кальций, марганец, калий, витамин С и D). Как и другие клетки нашего организма, он постоянно обновляется. Зрелые кости (их 206) полностью заменяются каждые 10-12 лет.
В зависимости от количества компонентов опорно-двигательного аппарата, существует большое разнообразие заболеваний опорно-двигательного аппарата. К заболеваниям суставов относятся различные формы поражения опорно-двигательного аппарата (костей, суставов, мышц, околосуставных мягких тканей), системные заболевания, связанные с поражением суставов (ревматизм, системная красная волчанка и др.), ревматоидный артрит, туберкулезный, сифилитический, гонорейный и другие артриты инфекционного происхождения, псориатический артрит, метаболические артриты. Группа дистрофических заболеваний суставов состоит из деформирующих артрозов, остеохондрозов, деформирующих спондилезов и остеохондропатий.
Заболевания позвоночника. Позвоночник — это часть скелета, состоящая из соединенных между собой позвонков. Он служит органом опоры и движения тела, шеи и головы, а также защищает спинной мозг, расположенный в позвоночном канале. Заболевания позвоночника часто сопровождаются деформациями позвоночника. Искривление в сагиттальной плоскости называется кифозом (искривление назад) или лордозом (искривление вперед), а искривление во фронтальной плоскости — сколиозом. Эти деформации часто отражают различные заболевания. При кокцигодинии (боли в копчике) на рентгеновском снимке обнаруживается остеохондроз, а иногда и небольшое смещение копчиковых позвонков. В области крестца могут возникать воспалительные процессы, образуются свищи. Туберкулез позвоночника — серьезное заболевание, диагностика и лечение которого проводится в специализированном стационаре. Спондилолистез — это смещение вперед верхнего позвонка по отношению к нижнему. Этому способствует спондилолиз — несращение дуги с телом позвонка.
Плоскостопие и его виды
Плоскостопие — это деформация стопы, заключающаяся в уменьшении высоты продольного свода в сочетании с пронацией пятки и супинационной контрактурой переднего отдела стопы. Дугообразное строение стопы определяет ее прочность. Эффективная система связок и мышц обеспечивает поддержание формы и функции свода стопы.
Различают продольное и поперечное плоскостопие. При прогрессирующем продольном плоскостопии длина стопы увеличивается в основном за счет опускания продольного свода, а при поперечном плоскостопии длина стопы уменьшается за счет веерообразного расхождения плюсневых костей, отклонения первого пальца наружу и молоткообразной деформации среднего пальца.
В зависимости от причины различают врожденное плоскостопие, косолапость, парализованные стопы, травматические стопы и наиболее распространенную статическую стопу.
Симптомы плоскостопия: повышенная утомляемость при ходьбе, боль в икроножных мышцах при длительной ходьбе и в конце дня; снижение физической работоспособности. Одним из проявлений плоскостопия могут быть головные боли в результате снижения рессорной функции стоп. В стопах боль локализуется в области свода, таранной кости и навикулярного сустава, при резком повороте стопы наружу — в области голеностопного сустава.
Появляются следующие признаки плоскостопия: боль в пояснице, отек стопы, который появляется вечером и исчезает за ночь. При тяжелом плоскостопии стопа удлиняется и расширяется в средней части. Люди с плоскостопием ходят, широко расставив ноги, слегка согнув коленные и тазобедренные суставы и широко размахивая руками; они склонны к износу стелек и каблуков обуви.
Клинически различают 5 стадий плоскостопия.
Продромальная стадия.
На первой стадии при ходьбе повышается утомляемость, а к концу дня происходят изменения в стопе — потливость, мозоли, волдыри. Повышается чувствительность к микротравмам, боль после длительной статической активности и чувство усталости в конце дня.
Снижается физическая работоспособность и выражена общая усталость. В результате снижения рессорной функции стопы возможны головные боли. Общий результат всего этого — расстройство сна.
Стадия перемежающегося плоскостопия. Боль в стопе усиливается в конце дня. Продольный свод стопы визуально утолщен, после отдыха он восстанавливается. Может наблюдаться отек ног и (временное) сокращение мышц. Эти симптомы исчезают утром. Уже на этой стадии происходят изменения в коленных суставах, опухают лодыжки, нарушается кровообращение в нижних конечностях, что проявляется ощущением тяжести в ногах, ортостатическими отеками. Боль в ногах приводит к снижению двигательной активности: предпочтение отдается поездкам на автомобиле. Недостаточная подвижность мышц приводит к нарушению микроциркуляции, изменению лимфатического дренажа. На этих двух стадиях нет значительных видимых изменений в области стоп, и только сопутствующие дефекты приводят к врачу-косметологу-дерматологу. Основные жалобы здесь — уплотненная, рыхлая ткань в области коленных суставов, которая не всегда имеет жировое происхождение: увеличение объема происходит за счет микровязкости коленного сустава, который также страдает от плоскостопия. У других пациентов патологический процесс локализуется в области голеностопного сустава: он становится широким, опухает и теряет свою грацию.
Стадия развития плоскостопия.
Из-за усталости мышц быстро появляются боли. Боль постоянная и грызущая. Уменьшение высоты продольной дуги. Деформация стопы хорошо видна, навикулярная кость выступает на медиальном (внутреннем) крае стопы, пяточная кость выгибается наружу и выглядит как некрасивый, обычно синевато-красный бугорок, который легко травмируется, пока не сотрется. Характер походки меняется по мере ограничения диапазона движения в голеностопных суставах.
Стадия плоскостопия.
Продольная дуга сильно уплощена. Боль в области внутренней лодыжки быстро возникает при ходьбе. Выражены рефлекторные спазмы мышц голени и стопы. Сухожилия в области дорсальной части стопы напряжены. Наблюдается деформация большого пальца стопы с образованием «косточек» и грубых мозолей. Последние часто сочетаются с мозолистыми бородавками. Пациент обращает внимание на подошвенную бородавку и приходит к дерматологу, обычно с опозданием, когда боль уже присутствует. Причиной появления раковых бородавок также является плоскостопие. Поэтому лечение может быть неэффективным без сопутствующей ортопедической коррекции.
Стадия контрактурного плоскостопия.
Боль в стопе постоянная. Стопа находится в положении сильной пронации (происходит пронация внутренней поверхности стопы). Походка заметно нарушена и затруднена. На этой, самой тяжелой стадии плоскостопия, часто необоснованно предлагается хирургическая коррекция. Если не устранить причину, которая привела к этой деформации стопы, а именно плоскостопие, состояние вернется.
Основные причины заболеваний опорно-двигательного аппарата
Наиболее распространенной причиной повреждения опорно-двигательного аппарата является несоответствие между нагрузкой на суставы и способностью хряща ее выдерживать. В результате суставной хрящ быстро «стареет». Она теряет свою эластичность, поверхность суставов становится шероховатой, на них появляются трещины. Позже присоединяется воспаление, после чего происходит рост костной ткани.
Суставы начинают болеть и деформироваться. Приступы радикулита, обострение артрита, артроза и подагры провоцируют не только повышенная нагрузка (работа в саду на ферме), но и холод, сквозняки, холодная вода в жаркий летний день и так далее. Кроме того, сильные боли при этих заболеваниях связаны с хроническим воспалением суставов, вызванным, в том числе, иммунными нарушениями (это основная причина ревматических заболеваний суставов).
Еще одним спутником заболевания является нарушение кровообращения в суставах, то есть сосудистые нарушения. Эти проблемы, в свою очередь, тесно связаны с нарушениями обмена веществ. И, наконец, колебания гормонального баланса, что приводит к нарушению обмена веществ (из-за чего женщины после 45 лет часто страдают избыточным весом). Таким образом, в основе заболеваний опорно-двигательного аппарата лежит целый клубок тесно связанных между собой нарушений функций основных систем организма. Но почему стремительный рост заболеваний суставов начался во второй половине двадцатого века?
Психосоматические причины заболеваний опорно-двигательного аппарата. С древних времен позвоночник считается центром жизненной силы человека, ядром энергии. Согласно древнеиндийским представлениям о жизни, основные энергетические каналы проходят вдоль позвоночника, а центры человеческого тела (чакры) расположены там, где собирается энергия разных уровней.
Правильная осанка способствует беспрепятственному течению энергии в биомагнитном поле человека. Физиологические изгибы позвоночника символизируют напряжение, которое испытывает человек, когда берет на себя ответственность за реализацию той или иной части своей жизненной программы.
Появление остеохондроза связано с дегидратацией межпозвоночного диска, поражением тела позвонка, потерей эластичности и тонуса связок, мышечной слабостью, сдавливанием сосудисто-нервного пучка.
Жидкость, содержащаяся в сердцевине диска, является символом эмоциональной природы человека. Свойства ленты отражают степень гибкости отношений. Мышцы — способность справляться с жизненными обстоятельствами. Кровоток в спинном мозге — это физический эквивалент связи человека с внешним миром. Соответственно, отсутствие гибкости, жесткая установка, неспособность реализовать свои стремления и организовать работу являются психосоматическими причинами остеохондроза.
Ревматоидный артрит — это хроническое аутоиммунное воспалительное заболевание соединительной ткани с поражением суставов по типу прогрессирующего полиартрита.
Соединительная ткань символизирует способность взаимодействовать с людьми. А суставы символизируют способность контролировать эти взаимодействия. Аутоиммунные реакции аналогичны выраженным внутренним противоречиям, запретам на естественное выражение внутреннего «я» и желанию контролировать людей. У пациентов с Р.А. может быть обнаружено нарушение внутреннего баланса между женским и мужским началами, полюсами твердости и мягкости. Женщины стремятся к мужественным формам протеста, мужчины подавляют проявления нежности.
Еще одной причиной заболеваний опорно-двигательного аппарата является недостаток двигательной активности — гиподинамия. Она возникает «в связи с активной заменой ручного труда механизированным, развитием бытовой техники, транспортных средств и т.д.». Влияет на состояние всех органов и систем организма, способствует избыточному весу, ожирению, атеросклерозу, гипертонии, ишемической болезни сердца.
Вследствие естественных возрастных изменений в нервных структурах и опорно-двигательном аппарате уменьшается объем и скорость движений, нарушается координация сложных и тонких движений, снижается мышечный тонус и появляется некоторая скованность. Все это обычно проявляется раньше и в более выраженной форме у людей, ведущих малоподвижный образ жизни.
Недостаточная двигательная активность мышц, окружающих кости, приводит к нарушению обмена веществ в костной ткани и потере прочности костей, отсюда плохая осанка, узкие плечи, впалая грудь и т.д., что негативно сказывается на здоровье внутренних органов.
Отсутствие достаточной двигательной активности в режиме дня приводит к разрыхлению суставного хряща и изменению поверхностей суставных костей, появлению боли, создает условия для формирования в них воспалительных процессов.
Причины сколиоза.
Одной из причин сколиоза является плохая осанка. Кривизна и извилистость указывают на негибкую осанку, беспомощность, неуверенность в себе, уязвимость в критических ситуациях, отсутствие творческой реализации и страх перед ответственностью.
Сколиоз — это боковое искривление позвоночника во фронтальной плоскости. Реберный горб, который наблюдается в данном случае, формирует деформацию с искривлением в сторону и назад — кифосколиоз.
Этиологически существуют врожденные сколиозы (по данным В.Д. Чаклина, они встречаются в 23,0%), в основе которых лежат различные деформации позвонков:
- Недоразвитость;
- клиновидной формы;
- дополнительные позвонки и т.д.
Приобретенный сколиоз включает в себя:
- ревматический, обычно внезапный, вызванный мышечной контрактурой на здоровой стороне при наличии миозита или спондилоартрита;
- шатающийся, самое раннее проявление различных деформаций опорно-двигательного аппарата. Мягкость костей и слабость мышц, ношение ребенка на руках (обычно на левой стороне), длительное сидение, особенно в школе, — все это способствует проявлению и прогрессированию сколиоза;
- паралитический, чаще возникает после полиомиелита, с односторонним поражением мышц, но может встречаться и при других нервных заболеваниях;
- привычный, из-за привычной плохой осанки (их часто называют «школьными», потому что в этом возрасте они получают наибольшее выражение). Непосредственной причиной может быть неправильная расстановка парт, рассаживание школьников без учета их роста и количества парт, ношение портфелей с первых классов, держание ребенка за одну руку во время прогулки и так далее.
Причины плоскостопия
Причин для развития статического плоскостопия может быть много — увеличение массы тела, стоячая работа, уменьшение силы мышц вследствие физиологического старения, отсутствие тренировок при сидячих профессиях и т.д.. К внутренним причинам, способствующим развитию деформации стопы, относятся наследственная предрасположенность, к внешним — перегрузка стоп, связанная с профессией (женщина с нормальным строением стопы, проводящая 7-8 часов за прилавком или ткацкая, может со временем приобрести это заболевание), ведение домашнего хозяйства, ношение нерациональной обуви (тесной, неудобной).
Патологические изменения в позвоночнике определяются клинически по наличию:
- Деформация или ряд других внешних признаков;
- Фиксация позвоночника;
- Болезненность.
Фиксация позвоночника проявляется ограничением подвижности и связанными с этим функциональными ограничениями позвоночника.
В зависимости от типа поражения эти признаки проявляются либо изолированно, либо в сочетании друг с другом. Для отдельных форм заболевания характерны различные сочетания симптомов с преобладанием того или иного симптома. Далее заболевания позвоночника описаны в соответствующих разделах в соответствии с ведущими симптомами.
При осмотре патологически измененного позвоночника обратите внимание на положение головы по отношению к туловищу.
Голова может быть наклонена вперед или в сторону. Наклон головы в сторону — наклон кривой головы может быть вызван
- с изменениями в костном скелете;
- Изменения в мягких тканях (мышцы, фасции, кожа);
- защитное мышечное напряжение (рефлекторная или болезненная скованность шеи).
Причины стойких изменений скелета и мягких тканей при кривошеи могут быть врожденными или приобретенными. В последнем случае вынужденное положение головы, которое является одним из симптомов заболевания или травмы, называется симптоматической кривошеей.
Сколиоз — это стойкое боковое отклонение позвоночника или его сегментов от нормального прямого положения. В отличие от нормального поясничного лордоза или грудного кифоза, которые могут стать патологическими с увеличением размеров, в нормальном позвоночнике нет стойкого бокового искривления. Наличие стойкого бокового искривления позвоночника всегда является ненормальным, патологическим. Термин «сколиоз» отражает наличие бокового искривления позвоночника и сам по себе не является диагнозом. Это требует дальнейшего исследования, выявления особенностей бокового искривления, его причины и течения.
Приобретенный сколиоз включает в себя:
- Рахит, вследствие перенесенного рахита;
- привычные или, как их еще называют, школьные сколиозы, которые вызваны неправильными привычными позами и плохой осанкой;
- Статический сколиоз, возникающий в результате неправильного бокового выравнивания таза; часто возникает при неравномерном развитии нижних конечностей (одна конечность короче другой);
- Паралитический сколиоз, вторичный по отношению к поражению мышц туловища; чаще всего связан с полиомиелитом.
Другие формы приобретенного сколиоза (цикатрициальный — после операций на грудной клетке, после обширных усадочных рубцов вследствие ожогов; травматический — после различных травм; рефлекторный — чаще в результате поражения нервных корешков) встречаются не так часто.
Существует три степени сколиоза, в зависимости от степени искривления позвоночника:
- Первая степень сколиоза характеризуется небольшим боковым отклонением позвоночника от средней линии.
- Вторая степень характеризуется значительным отклонением позвоночника от средней линии и началом реберного горба.
- Третья степень сколиоза характеризуется стойкой и более выраженной деформацией грудной клетки, наличием большого реберно-позвоночного горба и резким ограничением подвижности позвоночника.
В зависимости от анатомических особенностей бокового искривления выделяют две группы сколиозов: неструктурные или простые и структурные или сложные сколиозы (James, 1967). Точное разграничение этих групп имеет большое клиническое значение, поскольку избавляет многих пациентов от длительного ненужного лечения, а родителей — от необоснованного беспокойства.
Неструктурный сколиоз — это простое боковое отклонение позвоночника. Деформация, как следует из названия, не имеет структурных грубых анатомических изменений позвонков и позвоночника в целом, в частности, отсутствует фиксированная ротация, характерная для структурного сколиоза. Неструктурный сколиоз можно отличить от структурного сколиоза по отсутствию фиксированной ротации позвоночника. Фиксированная ротация позвоночника определяется по клиническим и рентгенографическим признакам. Клиническое определение фиксированной ротации является надежным методом для четкого разграничения этих двух групп сколиозов.
Существует пять типов неструктурного сколиоза:
- осадочный;
- компенсационный;
- рефлекс (люмбихиалгический);
- легковоспламеняющийся;
- в истерике.
Осевой сколиоз. В дополнение к приведенному выше описанию аномалий осанки во фронтальной плоскости, здесь следует отметить, что постуральный сколиоз чаще всего возникает у детей в конце первого десятилетия жизни. Боковое искривление грудной клетки обычно левостороннее, в отличие от структурного сколиоза, который обычно правосторонний. Искривление позвоночника исчезает в положении лежа и при волевом усилии, а при наклоне вперед не наблюдается признаков фиксированной ротации.
Компенсаторный сколиоз. Укорочение одной ноги (реальное, воспринимаемое и относительное) приводит к наклону таза и искривлению позвоночника в сторону укорочения, если последнее не корректируется ортопедической обувью, компенсирующей разницу в длине ног. Компенсаторный сколиоз имеет вид одной длинной дуги, охватывающей весь позвоночник. Такое боковое искривление позвоночника называется С-образным или полным сколиозом. При компенсаторном сколиозе отсутствует фиксированная ротация и структурные изменения позвонков. По мнению большинства авторов, при длительном существовании компенсаторного сколиоза структурных изменений в позвонках обычно не происходит.
Рефлекторный (люмбисциальный) сколиоз (scoliosis ischiadica) — это рефлекторное боковое отклонение позвоночника и, по сути, не является истинным сколиозом. Это отклонение скорее можно назвать защитной позой, которую пациент принимает для того, чтобы уменьшить раздражение спинномозговых корешков, которое обычно вызывается грыжей диска.
Истерический и воспалительный сколиоз не имеют структурных изменений. Истерический сколиоз встречается очень редко; он производит впечатление тяжелого сколиоза, при котором отсутствуют компенсаторные противоизгибы и фиксированная ротация позвоночника. Он похож на осадочный сколиоз, но значительно тяжелее его. Истерический сколиоз может спонтанно исчезать и рецидивировать.
Сочетание бокового искривления и ротационного искривления в первичной кривой считается характерным признаком структурного сколиоза. Это связано с тем, что, как бы рано ни был обследован структурный сколиоз, всегда обнаруживается ротация, связанная с боковым искривлением. Боковое искривление в первичном искривлении структурного сколиоза неотделимо от ротационного искривления.
На вершине первичной дуги искривления тела позвонков приобретают форму клина, вершина которого направлена в сторону вогнутости искривления. Клиновидные тела позвонков совершают боковое движение с поворотом одного позвонка относительно соседнего. Такое движение позвонков невозможно в нормальных условиях; любая степень бокового движения с ротацией является патологией.
Пространства, содержащие межпозвоночные диски, сужаются на вогнутой стороне искривления и расширяются на выпуклой стороне. Основания клыков смещены к вогнутой стороне кривизны. Вместе с ротацией позвонков и изменением их формы меняется и внутренняя костная структура тел позвонков. Костные гребни деформированных позвонков пересекаются не под прямым углом, как в норме, а под косым углом.
Методы выявления заболеваний опорно-двигательного аппарата
Опорно-двигательный аппарат — одна из самых сложных систем в организме человека. Повреждение (например, перелом кости) приводит к длительной нетрудоспособности.
Заболевания опорно-двигательного аппарата представляют собой сложную диагностическую проблему, требующую различных видов комплексного лечения и участия специалистов разного профиля.
Диагностика заболеваний костей и суставов основывается на клинических, рентгенологических и морфологических данных. Однако каждый из этих методов имеет свои ограничения и возможности. В выявлении патологических изменений опорно-двигательного аппарата решающее значение имеет рентгенологический метод, как наиболее объективный и надежный, позволяющий заглянуть внутрь живого организма. С помощью рентгенологического метода исследования можно динамически наблюдать, объективно документировать, определять вопросы патогенеза и особенности течения различных заболеваний.
Рентгенологический метод исследования. Простейший рентгеновский аппарат состоит из передатчика и приемника рентгеновских лучей. Источником этих лучей является рентгеновская трубка.
Рентгеновская трубка — высоковольтное электровакуумное устройство, используемое для генерации рентгеновского излучения путем бомбардировки анода пучком электронов, ускоренных напряжением, приложенным к электродам трубки.
Источником электронов является вольфрамовый горячий катод в рентгеновских трубках с термоионной эмиссией или специально разработанный холодный катод в импульсных рентгеновских трубках с автоэмиссией.
Простейшая рентгеновская трубка состоит из закрытого стеклянного или керамического цилиндра с разрядом от 10-6 до 5. 10-7 миллиметров ртутного столба, катодный и анодный блоки закреплены внутри цилиндра на фиксированном расстоянии друг от друга. Цилиндр также является корпусом рентгеновской трубки. В рентгеновских трубках со светящимся катодом он выполнен в виде спирали из вольфрамовой проволоки, расположенной в специальном фокусирующем цилиндре. Анод состоит из цельного медного стержня с припаянной пластиной из тугоплавкого металла. Тарелка является мишенью. На части его поверхности — собственно фокальном пятне — электроны, ускоренные в электрическом поле и эмитированные с катода, нагретого до 2200-25000 C, тормозятся.
Когда электроны резко замедляются, образуется рентгеновское излучение.
Когда фокус рентгеновской трубки бомбардируется электронным пучком, некоторые из первичных электронов отражаются от поверхности анода под разными углами и с разной скоростью.
Электроны, отраженные и выбитые атомами вещества анода, называются вторичными электронами и образуют вторичную электронную эмиссию в рентгеновской трубке, которая влияет на нормальную работу трубки.
Вторичные электроны, заторможенные электрическим полем, изменяют свою траекторию и возвращаются большей частью к аноду, производя фокальное излучение, т.е. рентгеновские лучи, возбуждаемые вне фокуса рентгеновской трубки.
Фокальное излучение ухудшает качество рентгеновского снимка и снижает резкость изображения исследуемого объекта. Основными методами являются использование цилиндра с оптимальной геометрией из высококачественного тугоплавкого стекла (как правило, этот метод используют отечественные производители рентгеновских трубок), использование цилиндров с металлической центральной частью (попадание вторичных электронов на оболочку трубки не вызывает вредных последствий; могут использоваться также зарубежные производители Philips (Нидерланды) и General Electric (США)), а также установка крышек на анод.
Для регистрации рентгеновских лучей используются различные методы. В промышленности для этой цели могут использоваться счетчики элементарных частиц, которые регистрируют падающее излучение.
Более удобным средством является фотографическая регистрация, которая используется в медицине. Для фотографической регистрации рентгеновских лучей используются специальные рентгеновские пленки. Как правило, такие пленки изготавливаются в два слоя. Двойной слой фотоэмульсии, а также гораздо более высокое содержание бромистого серебра обеспечивают значительную чувствительность этих пленок к рентгеновскому излучению. Фотографический эффект рентгеновских лучей создается только той их частью, которая поглощается фотоэмульсией.
Наиболее быстрым и удобным является телевизионный метод регистрации излучения, то есть полученное изображение передается непосредственно на экран телевизора. Телевизионные системы формирования изображения делятся на две группы: Системы, преобразующие рентгеновское изображение непосредственно в телевизионное изображение, и системы, преобразующие видимое изображение с выхода в изображение на телевизионном экране с помощью чувствительных передающих телевизионных трубок.
Последняя разработка в этой области — рентгеновская томография, новое направление в технологии рентгеновской диагностики. В его основе лежит оригинальный принцип получения изображения, заключающийся в поперечном сканировании объекта коллимированным рентгеновским пучком, измерении излучения за объектом детекторами с линейной характеристикой, синтезе полутонового изображения по набору данных измерений, относящихся к сканированному срезу, и построении этого изображения на экране.
На странице курсовые работы по педагогике вы найдете много готовых тем для курсовых по предмету «Педагогика».
Читайте дополнительные лекции:
- Зарубежные концепции воспитания
- Триз педагогика
- Методическое сопровождение воспитания патриотических чувств у детей дошкольного возраста
- Модели педагогического общения
- Общение, его особенности и специфика организации ребенка с его сверстниками
- Сравнительный анализ педагогических концепций
- Урок как основная форма организации обучения в современной школе. Требования к современному уроку
- Основные концепции развития личности
- Методы проблемного обучения
- Анализ конспекта занятия